23 ego lutego obchodzimy Międzynarodowy Dzień Walki z Depresją wrogiem,
którego tak ciężko zdiagnozować i zauważyć –
jednak można z nim wygrać, nie jest niepokonany!
NASTOLETNIA DEPRESJA
Czy wiesz że:
• według Światowej Organizacji Zdrowia depresja jest czwartą najpoważniejszą chorobą na świecie i jedną z głównych przyczyn samobójstw,
• 350 mln ludzi na świecie choruje na depresję,
• w Polsce na depresję choruje ok 1,5 mln pacjentów – to prawie tyle osób ile mieszka w Warszawie,
• depresja jest najczęściej diagnozowana u osób w przedziale wiekowym 20-40 lat,
• na depresję choruje 2x więcej kobiet niż mężczyzn,
• coraz częściej mamy do czynienia z depresją u dzieci i młodzieży: na kliniczną depresję cierpi 1% dzieci przedszkolnych powyżej 2-, 3-go roku życia, 2% w grupie dzieci 6-12 lat oraz do 20% w grupie młodzieńczej.

„Depresja może dotknąć każdego. Bez względu na wiek, wyniki w nauce, popularność czy liczbę znajomych na Facebooku. Gorszy dzień może zdarzyć się każdemu. Jeśli jednak tych dni jest coraz więcej może to być objaw choroby, która wymaga pomocy specjalisty” (www.forumprzeciwdepresji.pl).
Objawy depresji w okresie dzieciństwa i młodości są często niedojrzałe, niecharakterystyczne, przypominają przejawy innych stanów i zaburzeń, a ich rozpoznanie wymaga niekiedy znacznego wysiłku. Diagnoza depresji u dziecka może być trudna, ze względu na podobieństwo objawów zarówno do zachowań i emocji towarzyszących okresowi dojrzewania, jak i innych zaburzeń takich, jak ADHD czy zaburzeń odżywiania. Obecnie wiadomo już, że zarówno dzieci spokojne, wycofane, jak i drażliwe, kierowane do specjalistów w związku ze „złym zachowaniem”, mogą cierpieć z powodu depresji.
U jednych i u drugich mogą wystąpić zaburzenia, których następstwem są liczne negatywne skutki:
• pogorszenie przystosowania społecznego (brak kontaktu z rówieśnikami),
• trudności w nauce,
• niekiedy zwiększone ryzyko samobójstwa (u młodszych dzieci z depresją myśli samobójcze rzadziej przeradzają się w konkretne plany i próby ich realizacji, natomiast u młodzieży ryzyko podjęcia próby samobójczej jest bardzo duże),
• zwiększone ryzyko depresji w przyszłości.
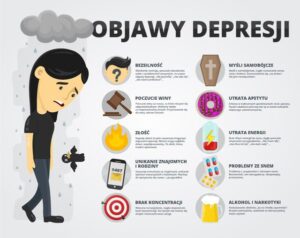
OBJAWY – podobnie jak u dorosłych, objawami depresji u dzieci są:
– smutek,
– ograniczenie lub rezygnacja z zainteresowań i aktywności, które dotychczas sprawiały radość (anhedonia),
– zmiany w zakresie aktywności psychoruchowej – spowolnienie lub pobudzenie,
– poczucie braku nadziei i sensu życia,
– niskie poczucie własnej wartości,
– nadmierne poczucie winy,
– poczucie bezradności,
– nawracające myśli o śmierci i samobójstwie,
– spadek energii,
– nadmierna męczliwość,
– zaburzenia koncentracji uwagi,
– wzrost lub spadek apetytu,
– zmiana wzorca snu (utrzymujące się przez pewien czas wyraźne trudności z zasypianiem lub wczesne wybudzanie).
W okresie dojrzewania liczba przypadków zaburzeń depresyjnych wyraźnie wzrasta osiągając poziom porównywalny z zachorowalnością u dorosłych. Dla depresji w tej grupie wiekowej charakterystyczny jest nastrój rozdrażnienia oraz złość. Często pojawia się wycofanie społeczne, zmiany apetytu (zmniejszenie lub zwiększenie), wahania rytmu dobowego, utrata zainteresowania zajęciami, które wcześniej sprawiały przyjemność, jak sport czy spotkania z rówieśnikami.
https://www.youtube.com/watch?v=rhcCR1swvi4
PRZYCZYNY depresji u dzieci i młodzieży – przyczyną wystąpienia postaci klinicznej depresji nie jest jakiś pojedynczy czynnik biologiczny czy jedno zewnętrzne zdarzenie. Z pewnością należy brać pod uwagę procesy biochemiczne zachodzące w mózgu, czynniki genetyczne czy wpływ środowiska zewnętrznego.
Na rozwój depresji może mieć wpływ również:
– nadużywanie alkoholu lub innych substancji psychoaktywnych przez członków rodziny,
– przemoc w rodzinie,
– przewlekła choroba któregoś z rodziców, innego członka rodziny lub samego dziecka,
– utrata ukochanej bliskiej osoby spowodowana śmiercią lub np. rozwodem rodziców,
– sytuacje psychicznego, fizycznego lub seksualnego wykorzystywania przez opiekunów,
– przewlekły konflikt małżeński rodziców,
– zaniedbanie,
– brak zainteresowania,
– wrogość i emocjonalne odrzucenie, nadmierne kontrolowanie przez rodziców,
– obarczanie dziecka zbyt dużą, przerastającą jego możliwości odpowiedzialnością,
– trudna sytuacja materialna oraz społeczna izolacja rodziny.

CO POWINNO ZANIEPOKOIĆ RODZICA/NAUCZYCIELA – przede wszystkim nagła zmiana zachowania dziecka oraz:
• drażliwość, chwiejność nastroju, impulsywność, pobudzenie psychoruchowe,
• obniżony nastrój, apatia, niechęć do aktywności, które wcześniej sprawiały radość,
• wycofanie z relacji z rówieśnikami i rodziną, brak energii, bezczynność,
• pogorszenie zdolności intelektualnych: problemy z koncentracją, pamięcią, gorsze stopnie w szkole,
• zmiana apetytu – jego brak, chudnięcie lub przeciwnie – objadanie się,
• zbyt mało lub zbyt dużo snu, nocna aktywność, niechęć do wstawania rano,
• skargi na nudę, poczucie beznadziejności,
• zaniechanie dbałości o wygląd,
• krytycyzm wobec siebie, nadwrażliwość z powodu odrzucenia, poczucie winy,
• nasilone skargi na dolegliwości fizyczne – bóle głowy, brzucha,
• autoagresja, samokaleczanie się, odurzanie się (alkohol, leki, narkotyki),
• zainteresowanie tematyką śmierci i samobójstw.
Reaguj natychmiast jeśli dziecko mówi wprost o chęci odebrania sobie życia lub deklaruje, że lepiej byłoby gdyby nie żyło!
LECZENIE depresji u dzieci i młodzieży, podobnie jak w przypadku dorosłych, jest zwykle połączeniem psychoterapii z farmakologią. Zwykle praca psychoterapeutyczna z dzieckiem to za mało, często koniecznością staje się wsparcie psychologiczne dla rodziców. Problemów emocjonalnych dziecka nie da się rozpatrywać w oderwaniu od całości funkcjonowania rodziny. Często problemy emocjonalne dziecka stanowią ogromne źródło frustracji rodziców – podważają ich poczucie kompetencji, przypominają o własnych trudnościach emocjonalnych, z którymi sobie nie radzą. W tej sytuacji dziecko otrzymuje od dorosłego kolejną dawkę poczucia winy. Pojawiają się wtedy myśli „zawiodłem rodziców”, „mają przeze mnie dodatkowe kłopoty”, „jestem ciężarem, moje problemy nie są ważne.”

Gdzie szukać pomocy?
Dobrze skierować swoje pierwsze kroki do lekarza pediatry, pod którego opieką znajduje się dziecko. Lekarz przeprowadzi rozpoznanie problemu i wskaże dalszą ścieżkę postępowania: skieruje do lekarza specjalisty lub wskaże potrzebę psychoterapii.
Ważne numery ogólnokrajowe:
Bezpłatny kryzysowy telefon zaufania dla dzieci i młodzieży tel. 116 111, codziennie od 12:00 do 02:00;
Antydepresyjny Telefon tel. 22 594 91 00 (środa i czwartek 17.00-19.00);
ITAKA – antydepresyjny telefon zaufania, tel. 22 484 88 01 (poniedziałek i czwartek od 17.00 do 20.00);
Telefon Zaufania dla Osób Dorosłych w Kryzysie Emocjonalnym tel. 116 123 (poniedziałek – piątek od godz. 14.00-22.00);
Dziecięcy Telefon Zaufania Rzecznika Praw Dziecka, tel. 800 12 12 12 (poniedziałek – piątek od 8.15 do 20.00);
Bezpieczeństwo w internecie, tel. 800 100 100, (poniedziałek – piątek od 12:00 do 15:00)
Telefoniczna pierwsza pomoc psychologiczna, tel. 22 425 98 48 (poniedziałek – piątek od 17:00 do 20:00/sobota od 15:00 do 17:00.
ZAPRASZAMY na otwarte bezpłatne webinaria:



